استخدم CGM وBGM معًا لإدارة داء السكري لديك بثقة أكبر.
يمكن أن تكون مراقبة الجلوكوز المستمرة (CGM) طريقة ملائمة لمراقبة مستويات الجلوكوز لديك. ومع ذلك، يتفق الخبراء والمؤسسات الرائدة والعديد من الشركات المصنّعة لأنظمة CGM على أن المرضى الذين يستخدمون CGM ينبغي أن يكون لديهم أيضًا إمكانية الوصول إلى جهاز مراقبة جلوكوز الدم.¹⁻⁶

قبل الوجبات لإتاحة الفرصة لك لتعديل جرعة أنسولين الوجبة.

إذا كانت هناك مخاوف من أن قراءات CGM لا تعكس نسبة جلوكوز الدم لديك.
للكشف عن انخفاض مستوى سكر الدم في حالات مثل:
- قبل وقت النوم
- قبل القيادة
- قبل التمرين وأثناءه وبعده
- عند ظهور أعراض نقص سكر الدم
فهم خيارات مراقبة الجلوكوز لديك
يجب على مرضى السكري، خاصةً أولئك الذين يتلقون العلاج بالأنسولين، فحص مستويات الجلوكوز (السكر) لديهم بانتظام. هناك أنواع مختلفة من أنظمة مراقبة الجلوكوز المتاحة للمصابين بداء السكري:⁷⁻⁸
ما أوجه الاختلاف بين BGM وCGM؟
التأخير الزمني
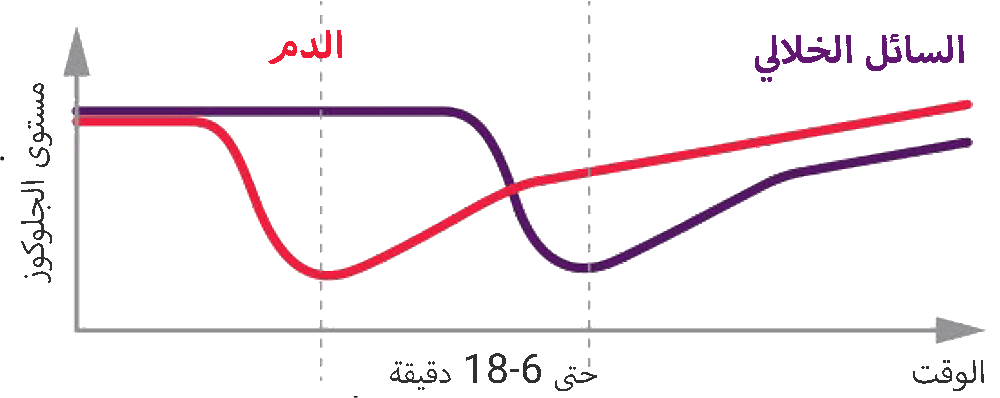
لا تتساوى قيم الجلوكوز في الدم وفي السائل الخلالي (IF)، ويمكن أن يستغرق الأمر ما يصل إلى 6 إلى 18 دقيقة حتى تعكس قيم السائل الخلالي (IF) المقاسة بواسطة CGM مستويات الجلوكوز في الدم. هذا يعني أنك قد تتخذ قرارات بناءً على معلومات قديمة.⁹
مشكلات الدقة
يمكن أن تختلف دقة أنظمة CGM أيضًا بشكل كبير على مدار اليوم بسبب أنشطة الحياة اليومية.¹³ لهذا السبب تفيد الشركات المصنّعة لنظام CGM بأن كل شخص يستخدم أنظمتها يجب أن يكون لديه أيضًا إمكانية الوصول إلى BGM.¹,³⁻⁶
متى أحتاج إلى جهاز قياس جلوكوز الدم؟
هناك عدد من الحالات التي ستحتاج فيها إلى فحص مستويات الجلوكوز لديك باستخدام BGM،¹⁻⁶ للحصول على صورة دقيقة لمستويات سكر الدم:

قبل أداء المهام الحرجة مثل القيادة أو تشغيل الآلات الثقيلة
القيادة: تأكد من سلامتك وسلامة أي شخص آخر على الطريق عن طريق فحص سكر الدم لديك قبل القيادة.¹⁰⁻¹¹
للأشخاص المصابين بداء السكري، يعد ارتفاع مستوى سكر الدم عن 4.8 ملليمول/لتر أمرًا مهمًا لتجنب انخفاض سكر الدم، والذي يمكن أن يبطئ ردود أفعالك ويصعّب اتخاذ القرارات الجيدة.
عندما لا تستخدم جهاز CGM الخاص بك
(انقطاعات في استخدام CGM، أو سقوط المستشعر، أو غير ذلك)
حافظ على التحكم في حالتك الصحية حتى في حالات عدم عمل جهاز مراقبة الجلوكوز المستمرة (CGM). إذا سقط المستشعر الخاص بك أو خلال أي انقطاعات أخرى في استخدام CGM،¹¹ تأكد دائمًا من أن لديك BGM احتياطيًا للتحقق من مستويات جلوكوز الدم لديك. تساعدك هذه الخطوة السهلة على البقاء على اطلاع بحالتك حتى تتمكن من الاستمتاع بإجازتك أو التعامل مع المشكلات غير المتوقعة دون قلق.

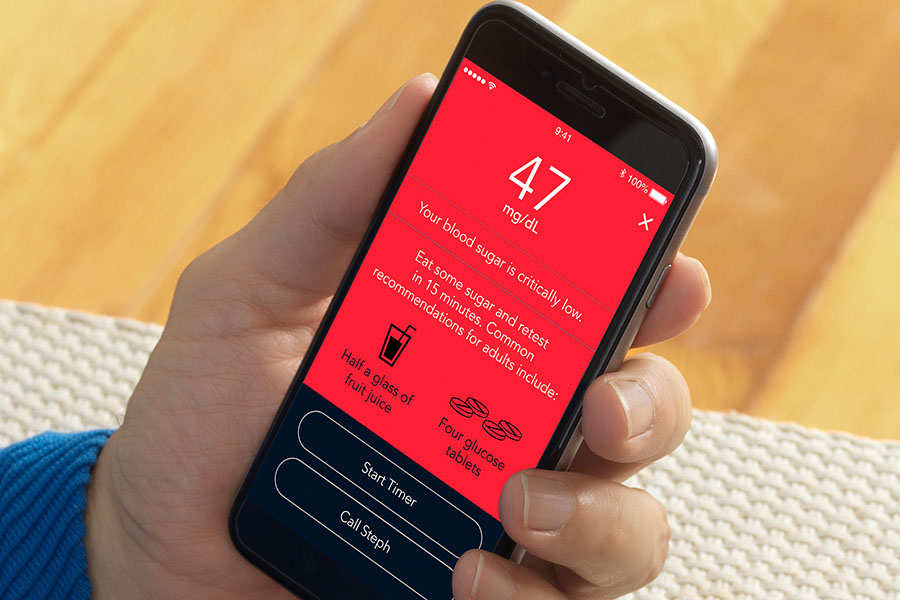
عندما تشك في ارتفاع أو انخفاض مستوى سكر الدم، أو التعافي من أي منهما.
إدارة داء السكري تعني تجنب المشكلات قبل حدوثها. إذا كنت تعتقد أن سكر الدم لديك منخفض جدًا أو مرتفع جدًا، أو إذا كنت تتعافى من نوبة، فمن المهم حقًا فحص سكر الدم لديك. يساعدك ذلك على اتخاذ الإجراءات على الفور والبقاء بصحة جيدة.¹⁰⁻¹¹
عندما لا تتطابق الأعراض لديك مع قراءة المستشعر.¹²
تأكد من بقائك آمنًا عن طريق فحص سكر الدم لديك عندما لا تتطابق الأعراض مع قراءات المستشعر الخاص بك.¹¹⁻¹² من خلال الفحص المزدوج باستخدام اختبار وخز الإصبع، ستوفر لك الثقة التي تحتاجها لاتخاذ قرارات إدارة داء السكري.

رسالة مهمة للنساء الحوامل
إذا كنتِ حاملاً، فيوصى بشدة باستخدام BGM إذا كنتِ تعانين من داء السكري مسبقًا أو كنتِ تعانين من أحد أشكال داء السكري أثناء الحمل (سكري الحمل)، لتحقيق أفضل مستويات الجلوكوز.¹⁴
اسأل طبيبك عن النطاقات المستهدفة التي ينبغي عليكِ استهدافها.
اسألي طبيبك عن النطاقات المستهدفة التي ينبغي عليكِ الحفاظ عليها.

1. American Diabetes Association. 7.Diabetes Technology: Standards of Medical Care in Diabetes. Diabetes Care. 2022;45(Suppl 1):S97–S112.
2. Holt RIG et al. Diabetes Care. 2021;44(1):2589–2625.
3. Medtronic Guardian Sensor User Guide. M983403A011_A.
4. Abbott FreeStyle Libre User's Manual, ART38553-001 Rev. C 09/2017.
5. Dexcom G6 CGM/S User Guide LBL014003 Rev 008 MT23976, 2018.
6. Dexcom G5 Mobile User Guide LBL013445 Rev 005 MT23435, 2017.
7. Freckmann G et al. J Diabetes Sci Technol. 2019;13(3):575–583.
8. Richardson & Shaginian. Hypoglycemia Detection in Diabetes. 2022.
9. Choudhary P et al. Diabetes Technol Ther. 2011;13(1):1121–1127.
10. Amudha D.I. et al (2020) Structured Blood Glucose Monitoring in Primary Care: A Practical, Evidence-Based Approach. Clin Diabetes; 38 (5): 421–425. https://doi.org/10.2337/cd20-0045.
11. American Diabetes Association Professional Practice Committee; 7. Diabetes Technology: Standards of Care in Diabetes—2024. Diabetes Care 1 January 2024; 47 (Supplement_1): S126–S144.
12.Gesslbauer, M., K (2022, September). Assessment of accuracy and glycemic control of FGM and CGM and impact on mental well-being. In Current Directions in Biomedical Engineering (Vol. 8, No. 2, pp. 5-8). De Gruyter.
13. Pious S et al. J Diabetes Sci Technol. 2021;1932296821992373.
14. American Diabetes Association. Section 15. Management of Diabetes in Pregnancy: Standards of Medical Care in Diabetes. 2022. 2022;45(Suppl 1):S232–S243.


